La vía aérea difícil es una amenaza constante en la práctica clínica del anestesiólogo. A la ya compleja situación que supone este escenario, la paciente embarazada añade una nueva vuelta, por el coste vital que supone un error en estas pacientes. Resulta fundamental una actualización continua en el ámbito de la vía aérea, en especial en el ámbito de la paciente obstétrica donde las actuaciones sobre la vía aérea se han reducido de manera progresiva a través de las últimas décadas. Conocer en profundidad las consideraciones anatómicas particulares de la paciente obstétrica, las recomendaciones de las distintas guías referentes a este tipo de pacientes, y mantener una formación y actualización mediante práctica simulada, son las mejores herramientas de las que se disponen para garantizar el éxito en población.
S Sánchez Solano (1), JM De Miguel De Juanes (2), JJ Correa Barrera (1), M San Juan Álvarez (1).
(1) Facultativo Especialista. Anestesiología y Reanimación. Hospital Severo Ochoa. Leganés. España.
(2) Facultativo Residente. Anestesiología y Reanimación. Hospital Severo Ochoa. Leganés. España.
Articulo de crítica original: M. C. Mushambi, V. Athanassoglou, S. M. Kinsella. Anticipated difficult airway during obstetric general anaesthesia: narrative literatura review and management recommendations. Anaesthesia 2020, 75, 945-961. (PubMed)
Introducción
El abordaje y manejo de la vía aérea (VA) es parte fundamental del trabajo diario del médico anestesiólogo y un aspecto básico que debe dominar en su práctica clínica habitual. Teniendo en cuenta estas consideraciones, la paciente obstétrica, por sus peculiaridades físicas y fisiológicas, representa uno de los mayores retos que un anestesista puede afrontar en el día a día.
Se puede considerar que la incidencia de vía aérea difícil (VAD) en la paciente obstétrica se sitúa entre 1:250 a 1:300 anestesias generales, siendo 10 veces superior a la de la población general. Es importante además remarcar que la dificultad de manejo de la VA materna contribuye al crecimiento de la mortalidad en las gestantes (1).
Debido al incremento de las tasas de cesárea y a que estas pacientes se consideran una VAD, parece lógico que importantes grupos científicos como la Obstetric Anaesthetists Association (OAA) y la Difficult Airway Society (DAS) hayan desarrollado guías y algoritmos para el manejo de la VAD y vía aérea fallida.
Hay que tener en cuenta a la hora de hacer la evaluación de las embarazadas que el aumento de la supervivencia materna está relacionado directamente con el incremento del uso de técnicas neuroaxiales en detrimento de la anestesia general. Esta última se relaciona con un aumento de la mortalidad por la dificultad en el manejo de la VA de estas pacientes. Por tanto, la anestesia general debería quedar relegada a aquellas situaciones en las que las técnicas neuroaxiales no se puedan realizar o estas hayan fallado.
Tradicionalmente se ha considerado la fibroscopia flexible con el paciente despierto el “gold standard” de intubación de una VAD prevista, pero el creciente auge de los videolaringoscopios y su incorporación a los algoritmos de VAD, hacen que este tema se encuentre en continua revisión y desarrollo, por lo que estos dispositivos se están incorporando cada vez más a la práctica habitual reglada. Por otro lado, los dispositivos supraglóticos (DSG) se consideran de elección en el rescate de una VAD imprevista tras varios intentos fallidos de intubación, especialmente aquellos de segunda generación con canal de aspiración gástrica y de intubación (2).
La estandarización del equipo adecuado para el manejo avanzado de la VA (Tabla 1), así como la continua formación y entrenamiento del personal sanitario, son claves para minimizar las complicaciones.
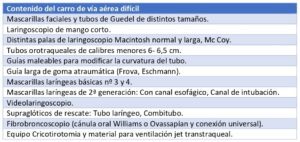
Así mismo, una adecuada valoración en la paciente obstétrica por parte del servicio de anestesiología, preferiblemente durante el segundo trimestre, permitirá enfocar las situaciones de crisis de manera planificada y con minimización del riesgo. Tendremos en cuenta, por un lado, los cambios fisiológicos propios del embarazo (Tabla 2); y por otro que la VA es una estructura dinámica cuya evaluación debe ser fundamentalmente clínica y que realizaremos la misma con la paciente de frente y sentada.
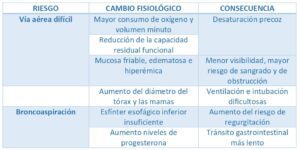
Actualmente no existe ningún test que de manera aislada nos permita predecir una VAD, de manera que la combinación de los mismos es la que nos va a ayudar a tomar decisiones. Así, para predecir una intubación difícil disponemos del test de Mallampati, la apertura bucal o distancia interincisiva, el test de la mordida del labio superior, la distancia tiromentoniana, la distancia esternomentoniana y el grado de extensión cervical. En relación con la ventilación difícil con mascarilla facial se han encontrado cinco factores relacionados con dificultad para la misma (edad superior a 55 años, índice de masa corporal mayor de 26kg/m2, edentación, presencia de barba e historia de ronquidos habituales) y la presencia de dos o más implica alta probabilidad de dificultad para ventilar con mascarilla facial.
Resumen del artículo
El objetivo de esta revisión del artículo “Anticipated difficult airway during obstetric general anaesthesia: narrative literatura review and management recommendations” de Mushambi et al es arrojar evidencia sobre el manejo de la VAD anticipada en la paciente obstétrica haciendo hincapié en la intubación despierto y otros abordajes que tengan en consideración las particularidades de estas pacientes.
Para ello realizan una búsqueda bibliográfica electrónica en Medline, Embase, PubMed y la «National Guidelines Clearing House» de publicaciones entre los años 1970 y octubre de 2018 que incluyeran diferentes palabras clave relacionadas con la intubación y las pacientes obstétricas
De las 1936 publicaciones se realizó una búsqueda manual de las que eran de interés, se excluyeron las publicaciones que incluían pacientes operadas antes de las 12 semanas. Se incluyeron 136 publicaciones que aportaban 158 casos, los cuales se agruparon en dos grupos: aquellos que describían un equipo o una técnica para la realización de una anestesia general (AG) y otro que identificaba a mujeres con dificultades anticipadas en la vía aérea que se manejaban con anestesia regional o con una anestesia con el objetivo de evitar una AG.
Basándose en la revisión de la literatura en los puntos referentes a la planificación prenatal, evaluación de la VA y planificación anestésica (Intubación despierto, traqueostomía y anestesia neuroaxial para el trabajo de parto y la cesárea) los autores extraen unas recomendaciones determinadas y proponen una serie de algoritmos para ayudar en el manejo de la VA en las pacientes obstétricas (Algoritmo I). Además, en los apéndices se incluye un compendio de síndromes raros y la actitud adoptada para el manejo de las particularidades de la VA.
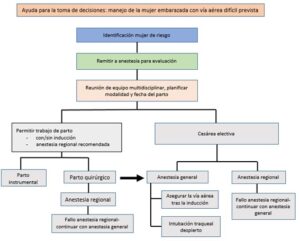
Entre las recomendaciones básicas se menciona una evaluación prenatal que incluya una evaluación clínica de la paciente, considerar al equipo personal y material necesario para proporcionar una VA segura en momentos fuera del horario de trabajo habitual, o bien la consideración de una cesárea electiva si los medios necesarios no estuvieran disponibles, haciendo énfasis en un abordaje multidisciplinar.
Si fuera necesario llevar a cabo una anestesia general, se debe realizar una evaluación previa de la VA, valorando una intubación traqueal con la paciente despierta si no se puede garantizar un acceso seguro a la VA postinducción.
Limitaciones
Por otro lado, hemos encontrado las siguientes limitaciones del trabajo que presentamos:
- No existe una definición unánime y uniforme de VAD, lo cual dificulta extrapolar recomendaciones generales.
- Sólo se recoge un plan completo de abordaje anestésico de las pacientes en 19 informes, lo que supone un % de casos limitados de planificación; desconocemos si el resto de pacientes seguían un esquema determinado por el centro igual en cada caso, o dependía de otros factores (experiencia clínica, disponibilidad de material para VA, etc…). Además, en 22 casos de pacientes con afectaciones crónicas de la VA, los riesgos fueron identificados por el servicio de anestesia en un corto periodo de tiempo previo a la cirugía lo que conlleva la imposibilidad de planificar el caso. Muchas pacientes son remitidas para evaluación por anestesia en un estado muy avanzado del embarazo, o incluso después de la indicación de cirugía emergente.
- Como reconoce el propio artículo, los casos de cesáreas están sobrerrepresentados; en cambio puede darse el caso de pacientes obstétricas con trabajo de parto y potenciales riesgos de VAD que no hayan sido evaluadas por el servicio de anestesia.
- Una consideración que no figuraba entre los datos recogidos es la posibilidad del uso de un DSG en caso de intubación difícil o fallida; pese a que la fecha de la mayoría de los informes es posterior a la introducción de la mascarilla laríngea.
- Reconocen que el sesgo de notificación es muy probable ya que esta revisión se apoya en su mayoría en informes de casos individuales, en los que el autor define al paciente con potencial de VAD.
- La evaluación prenatal se suele centrar exclusivamente en la dificultad para la intubación y la laringoscopia, además los casos identificados se basan principalmente en la presencia de síndromes o anomalías anatómicas específicas u obesidad, esto puede hacer que no se tengan en cuenta variables fundamentales como la dificultad para la ventilación con mascarilla facial o DSG en el primer caso y que algunos tipos de pacientes estén sobrerrepresentados.
- En los casos de fibroscopia o laringoscopia despierta, no se especifica la técnica para la anestesia tópica utilizada para anestesiar la vía aérea superior.
- Ninguna publicación recoge un score combinado para la evaluación de la VA, lo cual quizás pudiera arrojar mayor sensibilidad y especificidad en la detección de VAD en la paciente obstétrica. Faltan estudios que hagan referencia a la videolaringoscopia en las pacientes obstétricas en particular.
Discusión
Según los datos del NAP4 (3), el manejo de la VA supone una complicación seria por cada 22.000 anestesias generales, con muerte o daño cerebral en 1:150.000. Destacar que el 25% de los casos reportados en este estudio en los que existe un incidente son por un primer intento de manejo de la vía aérea con un DSG (4). Si bien, los DSG en obstetricia se presentan como un dispositivo de rescate de la VA para asegurar la oxigenación cuando ha fallado la intubación (Algoritmo II), pero no como una primera opción de manejo de la VA en la embarazada (2,5). Aun así, cuando tengamos que emplearlos elegiremos DSG de segunda generación que han demostrado ser más eficaces y seguros que los de primera. Así, en el NAP4 los eventos relacionados con el empleo de DSG ocurrieron en pacientes obesos, con déficit de evaluación de la VA y cuando los dispositivos empleados fueron los de primera generación, por lo que recomendaron que todos los hospitales dispongan de dispositivos de segunda generación, y el empleo de los mismos en todos los contextos (3).
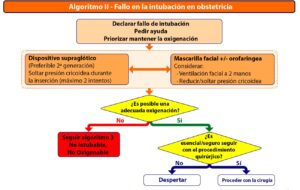
El artículo revisado remarca la importancia de remitir a una consulta reglada de anestesia a aquellas pacientes con historia de VAD o problemas anestésicos relacionados con la VA, si bien dada la complejidad asociada a esta población, sería de interés extender esta recomendación a toda la población obstétrica.
Si comparamos el riesgo de mortalidad en las pacientes gestantes en función del tipo de anestesia empleado, la bibliografía muestra que este es hasta 16 veces mayor en las mujeres sometidas a AG en comparación con las que reciben anestesia regional. La inadecuada ventilación, intubación, broncoaspiración e incluso la intubación esofágica no reconocida son varios de los factores asociados a la AG implicados en este aumento de la mortalidad materna (1,2).
La mayoría de fallos de intubación en obstetricia ocurren fuera de los horarios habituales de trabajo y por anestesistas con poca experiencia, por lo que se debe maximizar todas las oportunidades de práctica simulada (1,2). Además, en las últimas tres décadas ha habido una disminución en el empleo de AG (5-7%) en la embarazada a favor de la anestesia regional (4) precisamente por las implicaciones y potenciales complicaciones que conlleva el manejo de la VA en estas pacientes, lo que ha disminuido la posibilidad de entrenamiento y manejo de la VA en residentes y especialistas (2,4).
El trabajo en equipo en quirófano, especialmente en situaciones críticas, junto con el uso de ideas cognitivas y de checklist que pueden ayudar a mejorar la estandarización, ha sido descrito de manera reiterada para su uso en anestesia obstétrica y general (2).
Aquellos casos donde se sospeche una VAD deben ser tratados preferentemente con anestesia regional, y en caso de ser programados para AG hacer una adecuada planificación del manejo de la VA (5). Esto no descarta la necesidad eventual de usar AG como en situaciones de extrema urgencia, hemorragia, cesáreas complicadas, conversión de anestesia regional a general, etc. (1).
Incluso ante una paciente con VAD identificada durante el inicio del trabajo de parto y riesgo de cesárea (gestación gemelar, preeclampsia, obesidad) puede ser aconsejable valorar de forma “profiláctica” la colocación de un catéter epidural que permita convertir la epidural analgésica en anestésica en caso de cesárea (4).
Son numerosas las publicaciones que remarcan la importancia de la valoración de la VA en la gestante durante el trabajo de parto o en previsión a una posible cesárea (1,2,5). En el estudio referenciado son pocos los casos en los que se hace referencia a la valoración de las pacientes obstétricas por el servicio de anestesia o a la discusión de los casos por parte de un equipo multidisciplinar.
Debemos tener en cuenta que no existe un test, o grupo de test que se puedan recomendar para el diagnóstico de VAD, aportándonos la historia previa de dificultad en la intubación más información que la exploración física (6). Remarcar que el único factor de riesgo independiente de situación no intubable – no oxigenable (NINO) en obstetricia es el Mallampati 3 o 4 (5). Cabe destacar que en 2019, Jarraya et al (7), exponen tres nuevos criterios específicos de dificultad de intubación en la paciente gestante además del Mallampati: ganancia ponderal > 11,7kg durante la gestación; contorno del cuello > 39,5cm; y cociente entre el contorno torácico y la distancia esternomentoniana >7,1.
Se debe considerar que una concentración de oxigeno materno extremadamente baja no se correlaciona con una disminución del APGAR neonatal, sin embargo, este factor, al igual que una intubación fallida es un predictor independiente de ingreso en UCI neonatal (4).
Por otro lado, y a pesar de que la intubación endotraqueal es el “gold standard” en el manejo de la VA de la embarazada, se antepone en importancia la evaluación orientada a predecir y asegurar la posibilidad de ventilar y oxigenar (1,2,8). Es más, la OAA y la DAS recomiendan evaluar la dificultad para la colocación de un DSG de segunda generación.
Si la gestante con antecedentes o predictores claros de VAD es programada para anestesia general, el manejo de la VA se realizará de forma preferente con la paciente despierta, anestesia local en la vía aérea y fibrobroncoscopio óptico flexible (FBO) vía oral. En embarazadas es de elección la vía oral ya que la hiperemia y edema nasal de estas mujeres aumenta el riesgo de sangrado e intubación fallida (5,6).
A pesar de que el FBO es el método estándar, el uso de videolaringoscopios (VDL) con anestesia tópica puede jugar un papel importante como técnica de intubación de visión directa en la paciente despierta, aunque no existen estudios comparativos en pacientes obstétricas (1).
El empleo de FBO requiere experiencia y una adecuada preparación tanto del material como de la paciente, siendo una técnica en la que debemos invertir cierto tiempo, estando indicada por tanto en intervenciones planificadas (6). El uso de VDL en VAD con paciente despierto, ha mostrado la misma tasa de éxito y de complicaciones empleando menos tiempo.
Será importante conocer la posición que ocuparán los VDL en los nuevos algoritmos de manejo de VA, ya que existen multitud de estudios en población general que los sitúan a la misma altura que el FOB en una VAD conocida.
En la población obstétrica dada la elevada tasa de VAD con respecto a la población general, sería interesante realizar estudios comparativos entre ambos dispositivos, dado la popularización del uso de los VDL que se está llevando a cabo, y la versatilidad que añaden en comparación al “gold standard» actual.
Cabe destacar que los eventos de aspiración son más frecuentes en la extubación o en el postoperatorio que en la inducción o mantenimiento de la anestesia general (3). A pesar de tratarse de una complicación rara, su incidencia es mayor en las pacientes que han presentado fallo de intubación (8% respecto al 1%).
Todas las embarazadas son consideradas pacientes con alto riesgo de broncoaspiración. Ante una cirugía programada e independientemente de la técnica anestésica que se vaya a emplear (regional o general) es necesario cumplir con las ayunas aconsejadas para la población general y premedicar a las gestantes con el objetivo de disminuir el volumen y aumentar el pH gástrico. Para ello se suele recomendar el empleo de un antagonista H2 (ranitidina la noche previa y la mañana de la intervención) al que se puede asociar un procinético (1,2,6). Llama la atención que en el artículo Mushambi et al no consideren la premedicación ni las ayunas como parte importante en la prevención de complicaciones.
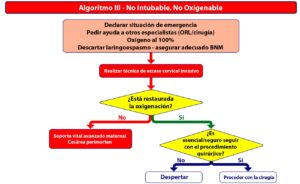
Durante las últimas décadas se ha considerado al cirujano como elemento central en el acceso quirúrgico de la VA, si bien dicho paradigma se encuentra en modificación en base a la creciente realización de abordajes percutáneos en UCI, que han familiarizado al anestesiólogo con dicha técnica. Dado que el punto común final en todos los algoritmos de manejo de VA conllevan un abordaje quirúrgico (Algoritmo III), se antoja fundamental un entrenamiento periódico, que incluya simulación y conocimiento del kit por parte del anestesiólogo (1,8).
Conclusiones
La VAD en la embarazada debe ser considerada como uno de los escenarios más complejos dentro de nuestra práctica clínica. Realizar una consulta y evaluación preanestésica cobra especial importancia en la paciente obstétrica, y permitirá elaborar un plan de actuación ante una VAD.
Debido al auge de las técnicas regionales, los escenarios que conllevan el manejo de la VA de una embarazada son cada vez más escasos, por lo que las situaciones de simulación pueden ayudar a complementar la formación del anestesiólogo.
Se deben tener presentes las recomendaciones básicas de las diferentes guías de VA para la población general y para la embarazada en particular, con el fin de conocer los pasos a seguir ante las distintas situaciones que se nos pueden presentar ante estas pacientes.
Bibliografía
(1) Ramírez-Paesano C, Rivera-Valencia R, Tovar-Correa L. Claves para el manejo de la vía aérea en la embarazada. Revista Mexicana de Anestesiología. 2016; 39: 64-70. (HTML)
(2) Mushambi MC, Kinsella SM, Popat M, et al. Obstetric Anaesthetists’ Association and Difficult Airway Society guidelines for the management of difficult and failed tracheal intubation in obstetrics. Anaesthesia. 2015; 70: 1286–306. (PubMed)
(3) Cook TM, Woodall N, Frerk C; Fourth National Audit Project of the Royal College of Anaesthetits and the Difficult Airway Society. Part 1: anaesthesia. Br J Anaesth. 2011; 106(5): 617-631. (PubMed)
(4) Palanisamy A, Mitani AA, Tsen LC. General anesthesia for cesarean delivery at a tertiary care hospital from 2000 to 2005: a retrospective analysis and 10-year update. International Journal of Obstetric Anesthesia. 2011; 20 (1): 10-6. (HTML)
(5) Kinsella SM, Winton AL, Mushambi MC, et al. Failed tracheal intubation during obstetric general anaesthesia: a literatura review. International Journal of Obstetric Anesthesia. 2015; 24 (4): 356-74. (PubMed)
(6) Broomhead CJ, Davies W, Higgins D. Awake oral fibreoptic intubation for cesarean section. International Journal of Obstetric Anesthesia. 1995; 4: 172-4. (HTML)
(7) Jarraya A, Choura D, Mejdoub Y, Kammoun M, Grati F, Kolsi K: New predictors of difficult intubation in obstetric patients: A prospective observational study. Trends Anaesth Crit Care 2019; 24: 22-5. (HTML)
(8) Frerk C, Mitchell VS, McNarry AF, et al. Difficult Airway Society 2015 guidelines for management of unanticipated difficult intubation in adults. British Journal of Anaesthesia 2015; 115 (6): 827-48. (PubMed)
Fuente de la noticia: Sonia Sánchez Solano 19 de septiembre de 2022
Enlace de la noticia: aqui




